Kháng Sinh Mùa Giao Mùa: Cách Phòng Tiêu Chảy Và Sụt Cân Ở Trẻ
Mùa giao mùa là thời điểm trẻ dễ ốm. Viêm họng, viêm phế quản, viêm tai giữa — và kháng sinh lại trở thành phương pháp điều trị không thể thiếu. Nhưng nhiều phụ huynh bất ngờ khi con vừa uống kháng sinh được vài ngày thì bắt đầu tiêu chảy, ăn kém, sụt cân.
Đây không phải dấu hiệu bệnh nặng thêm, mà là tác dụng phụ phổ biến của kháng sinh — trong y khoa gọi là AAD (Antibiotic-Associated Diarrhea). Bài viết này sẽ giúp bạn hiểu rõ vì sao kháng sinh dễ gây tiêu chảy ở trẻ, dấu hiệu cần theo dõi, và các biện pháp phòng tránh an toàn, có căn cứ khoa học.
I. Tại Sao Kháng Sinh Gây Tiêu Chảy Và Sụt Cân Ở Trẻ?
Cơ Chế: Kháng Sinh Không Phân Biệt Vi Khuẩn Có Lợi Và Có Hại
Kháng sinh được dùng để tiêu diệt vi khuẩn gây bệnh, nhưng chúng không phân biệt được vi khuẩn có lợi hay có hại. Kết quả là các kháng sinh phổ rộng — amoxicillin, cephalosporin, clindamycin — cũng tiêu diệt cả vi khuẩn có lợi đang bảo vệ đường ruột của trẻ.[1]
Khi vi khuẩn có lợi bị giảm mạnh, một chuỗi hệ quả xảy ra theo thứ tự:
Mất cân bằng vi sinh ruột (dysbiosis) — vi khuẩn có hại hoặc nấm sinh sôi trong môi trường mất cân bằng.[10] Hấp thu nước và chất dinh dưỡng qua niêm mạc ruột giảm — phân lỏng, tiêu chảy. Nguy cơ nhiễm *Clostridioides difficile* (C. diff) tăng — loại vi khuẩn gây tiêu chảy nặng, đặc biệt nguy hiểm ở trẻ nhỏ. Sụt cân và mất nước nếu tiêu chảy kéo dài không được xử lý kịp thời.
Tỷ Lệ AAD Ở Trẻ: Khoảng 1 Trong 5 Trẻ Bị Ảnh Hưởng
Theo Mayo Clinic, khoảng **20% trẻ uống kháng sinh sẽ bị tiêu chảy** — tức trung bình 1 trong 5 trẻ.[1] Trẻ dưới 2 tuổi có nguy cơ cao hơn vì hệ vi sinh ruột vẫn đang trong giai đoạn phát triển và chưa ổn định.
Tiêu chảy do kháng sinh thường bắt đầu trong vài ngày đầu sau khi uống thuốc. Mức độ thường nhẹ đến trung bình, với phân lỏng 3–5 lần mỗi ngày, và tự khỏi sau vài ngày hoặc khi kết thúc liệu trình. Tuy nhiên, nếu kéo dài hoặc nặng, trẻ có thể mất nước và sụt cân đáng kể — cần can thiệp kịp thời.
Dấu hiệu cần đưa con đến cơ sở y tế ngay: Phân lỏng trên 6 lần mỗi ngày, hoặc có máu hoặc nhầy trong phân. Trẻ uể oải, khóc không có nước mắt, môi khô, thóp lõm (ở trẻ dưới 18 tháng). Sốt cao trên 38,5°C kéo dài. Tiêu chảy kéo dài trên 3 ngày dù đã kết thúc liệu trình kháng sinh. Sụt trên 5% cân nặng trong vài ngày.
II. Mùa Giao Mùa Và Kháng Sinh: Vì Sao Đây Là Thời Điểm Cần Chú Ý Nhất?
Thời Tiết Thay Đổi Làm Tăng Nguy Cơ Nhiễm Trùng
Giao mùa – đặc biệt tháng 2-4 và tháng 9-11 – là thời điểm nhiệt độ và độ ẩm dao động mạnh, khiến hệ miễn dịch của trẻ dễ suy giảm. Số ca nhiễm virus tăng (cảm, sốt, viêm họng). Khi có biến chứng do vi khuẩn như viêm tai giữa, viêm phổi hoặc viêm họng do liên cầu, bác sĩ sẽ chỉ định kháng sinh. Nguy cơ AAD theo đó cũng tăng theo.
Sử Dụng Kháng Sinh Đúng Chỉ Định
Kháng sinh cần thiết và hiệu quả khi điều trị nhiễm trùng do vi khuẩn. Tuy nhiên, không nên tự ý mua hoặc dùng kháng sinh khi chưa có chỉ định của bác sĩ – đặc biệt không dùng kháng sinh cho cảm cúm do virus, vì kháng sinh không có tác dụng với virus.[2]
Khi bác sĩ đã kê đơn, điều quan trọng là dùng đúng liều, đủ ngày, và chủ động phòng tránh tác dụng phụ bằng cách hỗ trợ hệ vi sinh ruột trong suốt liệu trình.
III. Năm Biện Pháp Phòng Tiêu Chảy Khi Trẻ Dùng Kháng Sinh

1. Dùng Đúng Liều, Đúng Giờ, Đủ Ngày
Không tự ý giảm liều hoặc ngừng thuốc sớm khi thấy con có vẻ khỏe hơn. Dùng không đủ liều làm tăng nguy cơ vi khuẩn kháng thuốc và tình trạng tái phát sau đó.[2]
2. Bổ Sung Vi Sinh Khi Đang Dùng Kháng Sinh
Nhiều nghiên cứu quốc tế xác nhận việc bổ sung vi sinh trong khi dùng kháng sinh giúp giảm nguy cơ AAD ở trẻ.
Tổ chức ESPGHAN (Hội Tiêu hóa Nhi khoa Châu Âu) khuyến nghị sử dụng Lactobacillus rhamnosus GG hoặc Saccharomyces boulardii để phòng AAD.[3]
Meta-analysis trên JAMA Pediatrics (2023) trên nhóm trẻ dùng probiotic đa chủng cho thấy tỷ lệ tiêu chảy giảm từ 32% xuống 20%.[4]
Postbiotics (vi khuẩn đã qua xử lý bất hoạt nhiệt cùng các chất chuyển hóa của chúng) được nghiên cứu với kết quả tốt và có lợi thế an toàn hơn cho trẻ nhỏ và trẻ có hệ miễn dịch chưa hoàn thiện.[5]
Lưu ý về thời điểm sử dụng: Nếu dùng probiotics sống (men vi sinh thông thường), nên uống cách kháng sinh ít nhất 2 giờ để tránh kháng sinh làm giảm hoạt tính của vi khuẩn sống vừa được nạp vào.
Postbiotics — như công nghệ Prolac-T™ trong Bio4STOP — có thể sử dụng cùng lúc với kháng sinh vì vi khuẩn đã qua xử lý bất hoạt, không bị ảnh hưởng bởi kháng sinh nhưng vẫn duy trì khả năng bảo vệ niêm mạc ruột.[5]
3. Điều Chỉnh Chế Độ Ăn Và Bổ Sung Kẽm
Trong thời gian trẻ dùng kháng sinh, ưu tiên thực phẩm dễ tiêu như cháo, súp, chuối chín, khoai lang và yến mạch. Hạn chế đồ chiên rán, thức ăn nhiều đường và nước ngọt có gas.
Bổ sung kẽm đóng vai trò quan trọng trong tái tạo tế bào niêm mạc ruột bị tổn thương. Các thực phẩm giàu kẽm gồm thịt bò nạc, hàu, ngũ cốc nguyên hạt, đậu và trứng. Nếu cần bổ sung thêm, tham khảo ý kiến bác sĩ trước khi dùng.
4. Bù Nước Đầy Đủ Và Đúng Cách
Khi trẻ có dấu hiệu tiêu chảy nhẹ, cho uống nước lọc hoặc dung dịch oresol (ORS) để bù điện giải từng ngụm nhỏ. Tránh nước ngọt có gas và nước trái cây cô đặc vì có thể làm nặng thêm tình trạng tiêu chảy.
WHO khuyến nghị dùng **ORS áp suất thẩm thấu thấp** cho tất cả trẻ bị tiêu chảy để phòng mất nước.[6]
5. Theo Dõi Phân Và Cân Nặng Hàng Ngày
Ghi lại số lần đi tiêu mỗi ngày. Nếu trên 6 lần hoặc có máu, liên hệ bác sĩ ngay. Theo dõi cân nặng: sụt trên 5% trong 3–5 ngày là dấu hiệu mất nước trung bình đến nặng, cần can thiệp y tế.
IV. Bio4STOP Và Công Nghệ Prolac-T™

Bio4STOP ứng dụng công nghệ Prolac-T™ — postbiotics (lợi khuẩn bất hoạt nhiệt) từ Lactobacillus plantarum, được nghiên cứu và phát triển bởi Cell Biotech Co., Ltd. (Hàn Quốc, hơn 200 bằng sáng chế quốc tế, được cấp phép tại Hàn Quốc, châu Âu theo tiêu chuẩn EFSA và Việt Nam).
Các đặc điểm kỹ thuật được ghi nhận trong nghiên cứu lâm sàng của Cell Biotech:
Khả năng bám dính niêm mạc ruột gấp 356 lần so với probiotics sống thông thường — giúp bảo vệ lớp niêm mạc ruột hiệu quả hơn trong suốt liệu trình kháng sinh.
Khả năng trung hòa 86,2% độc tố LPS — giảm phản ứng viêm tại đường ruột.
Cải thiện trên 55% các triệu chứng đường ruột trong các thử nghiệm lâm sàng.
Không bị ảnh hưởng bởi kháng sinh — do vi khuẩn đã qua xử lý bất hoạt nhiệt, Bio4STOP có thể sử dụng cùng lúc với kháng sinh mà không cần cách giờ.
(Số liệu từ tài liệu nghiên cứu lâm sàng của Cell Biotech Co., Ltd., Hàn Quốc — đơn vị sở hữu và phát triển công nghệ Prolac-T™.)
Bio4STOP phù hợp cho trẻ từ 6 tháng tuổi trở lên và người lớn đang trong liệu trình kháng sinh.
Bio4STOP không phải thuốc và không có tác dụng thay thế thuốc chữa bệnh. Nếu trẻ có triệu chứng bất thường trong hoặc sau liệu trình kháng sinh, hãy tham khảo ý kiến bác sĩ nhi khoa.
V. Tóm Tắt: Năm Bước Bảo Vệ Đường Ruột Của Trẻ Trong Đợt Kháng Sinh
Khi bác sĩ đã chỉ định kháng sinh, thực hiện đồng thời năm bước sau:
Bước 1 — Dùng đúng liều, đủ ngày: Không tự ý giảm liều hay ngừng thuốc dù trẻ có vẻ khỏe hơn. Ngừng sớm làm tăng nguy cơ vi khuẩn kháng thuốc và tái phát bệnh.[2]
Bước 2 — Bổ sung postbiotics hoặc probiotics đúng thời điểm: Postbiotics (như Bio4STOP): sử dụng cùng lúc với kháng sinh. Probiotics sống: cách kháng sinh ít nhất 2 giờ.
Bước 3 — Ăn nhẹ, dễ tiêu, bổ sung kẽm: Cháo, súp, chuối, khoai lang; bổ sung kẽm từ thịt bò, hàu, trứng. Hạn chế đồ chiên rán và nước ngọt có gas.
Bước 4 — Bù nước từng lượng nhỏ: Dùng oresol hoặc nước cháo muối; không ép uống nhiều một lúc.
Bước 5 — Theo dõi phân và cân nặng mỗi ngày: Trên 6 lần đi tiêu mỗi ngày, có máu hoặc nhầy trong phân, hoặc sụt trên 5% cân nặng — đưa trẻ đến cơ sở y tế ngay.
VI. Thực Đơn 3 Ngày Hỗ Trợ Tiêu Hóa Cho Trẻ Đang Dùng Kháng Sinh
Mục tiêu: Chế độ ăn nhẹ nhàng, dễ tiêu, bổ sung kẽm và chất xơ hòa tan để hỗ trợ phục hồi niêm mạc ruột.
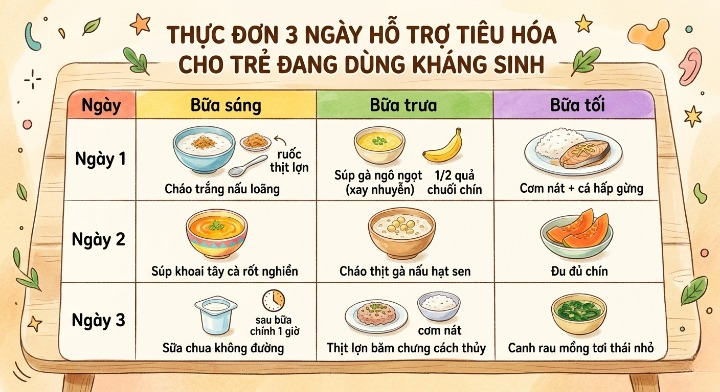
Lưu ý: Liều lượng và thực đơn cụ thể cần điều chỉnh theo tuổi và tình trạng sức khỏe của trẻ. Nếu trẻ có dấu hiệu dị ứng với thực phẩm nào, ngừng ngay và tham khảo bác sĩ. Thực đơn này chỉ mang tính tham khảo, không thay thế ý kiến của chuyên gia dinh dưỡng hoặc bác sĩ nhi khoa.
Kết Luận
Kháng sinh là phương pháp điều trị cần thiết và hiệu quả khi trẻ nhiễm trùng do vi khuẩn, nhưng tiêu chảy do kháng sinh (AAD) là tác dụng phụ mà khoảng 1 trong 5 trẻ phải đối mặt. Điều quan trọng là phụ huynh hoàn toàn có thể phòng tránh và kiểm soát được tình trạng này bằng cách dùng kháng sinh đúng chỉ định, bổ sung vi sinh kịp thời, theo dõi sát các dấu hiệu lâm sàng và điều chỉnh chế độ ăn phù hợp.
Bio4STOP với công nghệ Prolac-T™ là giải pháp có căn cứ khoa học, giúp bảo vệ niêm mạc đường ruột trong suốt liệu trình điều trị kháng sinh — để trẻ duy trì sức khỏe tốt hơn trong và sau khi dùng thuốc.
🛒 Bio4STOP — Lợi Khuẩn Thông Minh, Đồng Hành Cùng Kháng SinhỨng dụng công nghệ Postbiotics Prolac-T™ từ Cell Biotech (Hàn Quốc, 200+ bằng sáng chế). Sử dụng cùng lúc với kháng sinh, không cần cách giờ. Phù hợp cho trẻ từ 6 tháng tuổi trở lên.
🔬 Tìm hiểu công nghệ Prolac-T™ tại bio4stop.com.vn
🛒 Có mặt tại các nhà thuốc, phòng khám uy tín trên toàn quốc
💬 Tư vấn miễn phí: 094.399.6568| 📧 kd2@truongsonpharmy.vn
🏢 BT3 Ô số 4 Khu đô thị Văn Quán, Phường Hà Đông, Hà Nội
Sản phẩm này không phải là thuốc và không có tác dụng thay thế thuốc chữa bệnh. Nội dung bài viết chỉ mang tính chất tham khảo, không thay thế tư vấn y khoa chuyên nghiệp.
Tài Liệu Tham Khảo
1. Mayo Clinic. Antibiotic-associated diarrhea — Symptoms & causes. https://www.mayoclinic.org/diseases-conditions/antibiotic-associated-diarrhea/symptoms-causes/syc-20352231
2. NHS. Antibiotics — Overview. https://www.nhs.uk/medicines/antibiotics/
3. Szajewska H, et al. Probiotics for the Prevention of Antibiotic-Associated Diarrhea in Children. ESPGHAN Working Group. https://www.espghan.org/dam/jcr:bb0de387-55d2-49bd-bb02-40d31b5e7c1e/2016_Probiotics_for_the_Prevention_of_Antibiotic-Associated_Diarrhea_in_Children.pdf
4. Szajewska H, Kołodziej M, Zalewski BM. Multispecies Probiotic for the Prevention of Antibiotic-Associated Diarrhea in Children. JAMA Pediatrics. 2023. https://jamanetwork.com/journals/jamapediatrics/fullarticle/2793114
5. Vázquez-Frias R, et al. Postbiotics in pediatric clinical practice: position paper from LASPGHAN 2025. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC12755150/
6. WHO/UNICEF. Clinical Management of Acute Diarrhoea — Joint Statement. https://cdn.who.int/media/docs/default-source/2021-dha-docs/pnadk428.pdf
7. Hojsak I, et al. Probiotics for antibiotic-associated diarrhea in children. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC7012114/
8. American Academy of Family Physicians. Probiotics to Prevent Antibiotic-Associated Diarrhea in Children. https://www.aafp.org/pubs/afp/issues/2020/0301/od2.html
9. Children’s Health. Antibiotics and Gut Health. https://www.childrens.com/health-wellness/antibiotics-and-gut-health

