Tiêu Chảy Mùa Lạnh: Do Virus Hay Do Kháng Sinh? 3 Lầm Tưởng Nguy Hiểm
Con bị tiêu chảy mùa lạnh, bác sĩ kê kháng sinh. Ba ngày sau bé vẫn đi ngoài lỏng, mẹ bối rối: “Kháng sinh không hiệu quả? Hay do uống kháng sinh nên bị tiêu chảy thêm? Vậy ngưng hay tiếp tục?”
Câu chuyện này diễn ra hàng ngày tại các phòng khám nhi khoa. Và đằng sau sự bối rối của các bậc phụ huynh là một thực tế khoa học quan trọng mà nhiều người chưa biết: Mùa lạnh có 3 dạng tiêu chảy hoàn toàn khác nhau về nguyên nhân, triệu chứng và cách xử lý.
Nhầm lẫn giữa 3 dạng này không chỉ khiến điều trị kéo dài, lãng phí thuốc và tiền bạc, mà còn tiềm ẩn nguy hiểm cho sức khỏe của con. Trong bài viết này, bạn sẽ hiểu rõ:
- Ba lầm tưởng phổ biến khiến bạn xử lý sai và kéo dài bệnh
- Bảng phân biệt chi tiết 3 dạng tiêu chảy – virus, vi khuẩn, do kháng sinh
- Khi nào CẦN và KHÔNG CẦN kháng sinh – quyết định quan trọng nhất
- Giải pháp “vừa trị bệnh, vừa bảo vệ ruột” để con nhanh khỏe trở lại
BA LẦM TƯỞNG PHỔ BIẾN NHẤT VỀ TIÊU CHẢY MÙA LẠNH
Lầm tưởng #1: “Tiêu chảy mùa lạnh là do lạnh bụng”
Mỗi khi con bị tiêu chảy vào mùa đông, câu nói quen thuộc của ông bà, bố mẹ thường là: “Chắc con ăn lạnh”, “Đêm qua đá lạnh”, hay “Uống nước lạnh nhiều quá”. Đây là niềm tin ăn sâu trong nhiều gia đình Việt Nam, nhưng thực tế khoa học lại cho thấy một câu chuyện hoàn toàn khác.
Nghiên cứu dịch tễ học tại Bệnh viện Nhi Trung ương và Viện Pasteur cho thấy: 70-80% ca tiêu chảy cấp ở trẻ em dưới 5 tuổi trong mùa lạnh là do virus, chủ yếu là Rotavirus – không liên quan gì đến việc ăn uống lạnh hay đá lạnh. Con số này đặc biệt cao vào các tháng từ tháng 10 đến tháng 3 hàng năm ở miền Bắc, trùng đúng với thời tiết khô lạnh.
Vậy tại sao tiêu chảy lại “thích” mùa lạnh? Câu trả lời nằm ở cơ chế sinh học đơn giản: Khi thời tiết lạnh, không khí khô làm giảm độ ẩm của niêm mạc đường hô hấp và đường tiêu hóa. Lớp niêm mạc này là hàng rào bảo vệ tự nhiên đầu tiên chống lại virus và vi khuẩn. Khi niêm mạc suy yếu, virus Rotavirus – vốn luôn có mặt trong môi trường – dễ dàng xâm nhập vào cơ thể hơn.
Thêm vào đó, virus Rotavirus có khả năng sống sót rất tốt ở nhiệt độ thấp và độ ẩm thấp. Chúng có thể tồn tại trên bề mặt đồ chơi, tay nắm cửa, bàn ghế trong nhiều ngày, và lây lan nhanh chóng qua đường phân – miệng, đặc biệt trong các môi trường có nhiều trẻ em như nhà trẻ, mẫu giáo.
📊 Số liệu đáng chú ý:
- 56% ca nhập viện do viêm dạ dày ruột cấp ở Việt Nam là Rotavirus
- Đỉnh dịch: Tháng 10-3 hàng năm (mùa lạnh)
- Trẻ dưới 5 tuổi chiếm 90% ca nhiễm Rotavirus
- Lây lan nhanh: 1 trẻ nhiễm có thể lây cho 10-20 trẻ khác trong cùng lớp
Nguồn: Viện Pasteur TP.HCM, Bệnh viện Nhi Trung ương
Hiểu đúng nguyên nhân là virus chứ không phải “lạnh bụng” sẽ giúp bạn có hướng xử lý đúng: Trọng tâm là bù nước, điện giải và để cơ thể tự chống lại virus – chứ không phải cho con uống kháng sinh hay tìm cách “sưởi ấm bụng”.
Lầm tưởng #2: “Kháng sinh là giải pháp chính trị tiêu chảy”

Khi thấy con tiêu chảy nhiều ngày, nhiều bậc phụ huynh nghĩ đến kháng sinh như giải pháp để dừng tiêu chảy nhanh chóng. Thậm chí không ít người còn tự mua kháng sinh tại nhà thuốc mà không có đơn của bác sĩ. Đây là một sai lầm nghiêm trọng với hai hậu quả không mong muốn.
Sự thật đầu tiên: Kháng sinh CHỈ hiệu quả với tiêu chảy do vi khuẩn, chiếm khoảng 10-20% các ca tiêu chảy cấp ở trẻ em. Với 70-80% ca tiêu chảy do virus (như Rotavirus), kháng sinh hoàn toàn vô dụng. Bạn có thể hình dung: dùng kháng sinh để chống virus giống như dùng thuốc trừ sâu để diệt chuột – sai công cụ, sai đối tượng.
Sự thật thứ hai (nguy hiểm hơn): Dùng kháng sinh không đúng lúc không chỉ vô hiệu mà còn phản tác dụng. Kháng sinh tiêu diệt cả vi khuẩn có lợi trong ruột, phá vỡ hệ vi sinh đường ruột – vốn đang cố gắng chống lại virus. Kết quả? Tiêu chảy càng kéo dài, con càng yếu, và tệ hơn nữa – tạo ra vi khuẩn kháng thuốc cho những lần bệnh sau.
Các nghiên cứu lâm sàng cho thấy trẻ dùng kháng sinh không đúng chỉ định trong tiêu chảy virus có thời gian bệnh kéo dài hơn và tỷ lệ biến chứng cao hơn nhóm chỉ được bù nước điện giải.
Vậy khi nào CẦN kháng sinh?
Chỉ khi xuất hiện các dấu hiệu tiêu chảy do vi khuẩn:
✅ Phân có máu hoặc nhày
✅ Sốt cao trên 39°C kéo dài
✅ Đau bụng dữ dội, quặn liên tục
✅ Triệu chứng nặng, không đáp ứng với bù nước sau 24-48 giờ
✅ Xét nghiệm phân phát hiện vi khuẩn gây bệnh (Salmonella, Shigella, E.coli độc lực cao)
Nếu không có những dấu hiệu này, việc dùng kháng sinh chỉ gây hại nhiều hơn lợi.
⚠️ Hậu quả lạm dụng kháng sinh trong tiêu chảy virus:
1. Tiêu chảy do kháng sinh (AAD): 20-30% người dùng kháng sinh bị tác dụng phụ này – nghĩa là vừa có tiêu chảy do virus, lại thêm tiêu chảy do kháng sinh. Tình trạng chồng chất, nguy hiểm gấp đôi.
2. Kháng kháng sinh: Vi khuẩn trong cơ thể trở nên “thông minh” hơn, kháng lại kháng sinh. Lần sau khi thực sự cần kháng sinh, thuốc có thể không còn hiệu quả.
3. Phá vỡ hệ vi sinh ruột dài hạn: Mất 6 tháng đến 1 năm để hệ vi sinh phục hồi hoàn toàn. Trong thời gian này, trẻ dễ bị tiêu chảy tái phát, nhiễm trùng đường ruột, và suy giảm miễn dịch.
Lầm tưởng #3: “Tiêu chảy khi uống kháng sinh = kháng sinh kém chất lượng”
Khi con đang điều trị viêm họng, viêm phổi bằng kháng sinh mà bỗng nhiên bị tiêu chảy, phản ứng đầu tiên của nhiều bậc phụ huynh là: “Thuốc này kém chất lượng!” hoặc “Con bị dị ứng thuốc!”. Họ ngừng thuốc ngay lập tức, đổi sang loại kháng sinh khác, hoặc về nhà thuốc khác mua thuốc “tốt hơn”.
Đây là một hiểu lầm lớn. Tiêu chảy khi dùng kháng sinh không phải dấu hiệu của thuốc kém hay dị ứng, mà là một tác dụng phụ phổ biến và có thể dự đoán trước được gọi là Tiêu chảy do Kháng sinh (Antibiotic-Associated Diarrhea – AAD).
Số liệu toàn cầu cho thấy 5-35% người dùng kháng sinh gặp AAD, tùy thuộc vào loại kháng sinh. Một số loại kháng sinh có tỷ lệ gây AAD cao hơn: Amoxicillin-clavulanate (10-25%), Cephalosporin (15-20%), Clindamycin (10-20%). Điều này không có nghĩa là thuốc kém chất lượng – đây đơn giản là cơ chế tác động của kháng sinh lên đường ruột.
Cơ chế gây tiêu chảy:
Kháng sinh, khi vào cơ thể, không có khả năng “nhận diện” vi khuẩn nào là kẻ xấu, vi khuẩn nào là người tốt. Chúng tiêu diệt tất cả, bao gồm cả hàng nghìn tỷ lợi khuẩn đang sinh sống trong ruột và giúp tiêu hóa thức ăn, tổng hợp vitamin, và kiểm soát vi khuẩn có hại.
Khi lợi khuẩn bị tiêu diệt hàng loạt, hệ vi sinh đường ruột mất cân bằng. Các vi khuẩn có hại hoặc nấm men (như Candida, Clostridium difficile) – vốn bị lợi khuẩn kiểm soát – bây giờ phát triển vượt trội, gây viêm niêm mạc ruột và tiêu chảy.
Thêm vào đó, khi kháng sinh tiêu diệt vi khuẩn Gram âm, chúng giải phóng độc tố LPS (Lipopolysaccharide) – một chất gây viêm mạnh. LPS kích thích niêm mạc ruột tiết nhiều nước và chất nhầy hơn, dẫn đến phân lỏng và đi ngoài nhiều lần.
Dấu hiệu AAD:
- Tiêu chảy xuất hiện trong khi dùng kháng sinh hoặc trong vòng 2 tháng sau khi ngừng thuốc
- Phân lỏng, đi ngoài 3-5 lần/ngày
- Đầy hơi, đau bụng âm ỉ
- Thường KHÔNG có sốt cao hoặc phân có máu (trừ trường hợp nhiễm C. difficile)
- Khác với tiêu chảy do vi khuẩn: không có dấu hiệu nhiễm trùng nặng
Điều quan trọng cần nhớ: AAD không phải dấu hiệu để ngừng kháng sinh (trừ khi bác sĩ chỉ định). Ngừng kháng sinh giữa chừng có thể khiến bệnh chính (viêm họng, viêm phổi) tái phát và vi khuẩn kháng thuốc. Giải pháp đúng là bổ sung lợi khuẩn thông minh để bảo vệ đường ruột trong khi vẫn tiếp tục điều trị.
Tiêu Chảy Do Kháng Sinh: Nguyên Nhân & Cách Phòng Ngừa | Bio4STOP
3 Bệnh Hô Hấp Mùa Lạnh: Khi Nào Cần Kháng Sinh? | Bio4STOP
PHÂN BIỆT BA DẠNG TIÊU CHẢY MÙA LẠNH
Hiểu rõ sự khác biệt giữa ba dạng tiêu chảy là chìa khóa để xử lý đúng và nhanh chóng. Dưới đây là bảng so sánh chi tiết giúp bạn “chẩn đoán” tại nhà:
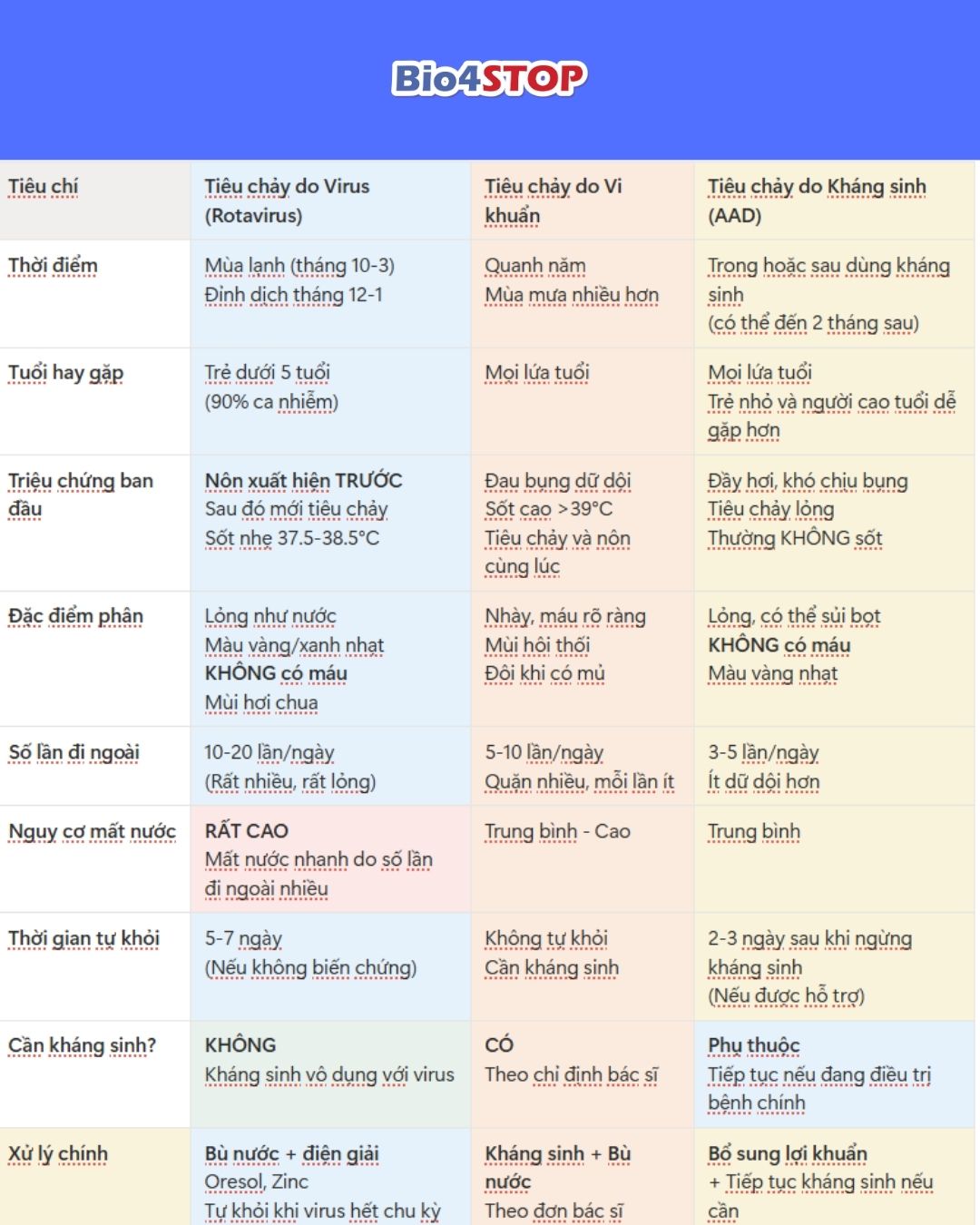
A. Tiêu chảy do Virus (Rotavirus) – Phổ biến nhất mùa lạnh
Rotavirus là nguyên nhân chính gây tiêu chảy ở trẻ nhỏ mùa lạnh. Virus này có tính lây lan cực mạnh – chỉ 10 hạt virus là đủ gây bệnh, trong khi một gram phân của trẻ bị nhiễm chứa đến 10 nghìn tỷ hạt virus.
Cơ chế gây bệnh: Rotavirus tấn công tế bào niêm mạc ruột non, phá hủy các tế bào hấp thu nước. Kết quả là nước và chất điện giải không được hấp thu, đổ ồ ạt vào ruột già và thải ra ngoài dưới dạng phân lỏng như nước.
Diễn biến điển hình:
- Ngày 1-2: Bé nôn nhiều (4-5 lần), có thể sốt nhẹ, biếng ăn
- Ngày 2-5: Tiêu chảy dữ dội, phân lỏng như nước, 10-20 lần/ngày
- Ngày 5-7: Giảm dần, phân bắt đầu đặc lại
Nguy cơ lớn nhất: Mất nước và mất điện giải. Trẻ có thể mất đến 10-15% trọng lượng cơ thể chỉ trong 1-2 ngày nếu không được bù nước kịp thời.
Dấu hiệu mất nước cần cảnh giác:
- Khóc không có nước mắt
- Niêm mạc miệng, môi khô
- Tiểu ít (ít hơn 3 lần/ngày)
- Thóp bé lõm (ở trẻ dưới 18 tháng)
- Da kém đàn hồi (véo da bụng, da nhăn lại chậm)
B. Tiêu chảy do Vi khuẩn – Ít gặp hơn nhưng nguy hiểm hơn
Tiêu chảy do vi khuẩn thường xuất phát từ thực phẩm hoặc nước uống bị nhiễm khuẩn. Ba vi khuẩn hay gặp nhất ở Việt Nam là Salmonella (từ thịt gà, trứng), Shigella (lây từ người sang người), và E.coli độc lực cao (từ rau sống, nước nhiễm phân).
Cơ chế gây bệnh: Vi khuẩn xâm nhập vào niêm mạc ruột, gây viêm và phá vỡ lớp biểu mô. Một số loại tiết ra độc tố mạnh gây co thắt ruột và xuất huyết niêm mạc – đó là lý do phân có máu.
Diễn biến điển hình:
- Khởi phát đột ngột: Đau bụng dữ dội, quặn liên tục
- Sốt cao: 39-40°C, rét run
- Phân: Ban đầu lỏng, sau đó có máu và nhày rõ ràng
- Không tự khỏi: Cần kháng sinh để tiêu diệt vi khuẩn
Dấu hiệu cảnh báo CẦN KHÁM NGAY:
- Phân có máu tươi hoặc phân màu đen
- Sốt cao trên 39°C
- Đau bụng dữ dội, bé khóc không ngừng
- Li bì, mệt lả bất thường
C. Tiêu chảy do Kháng sinh (AAD) – Dễ nhầm lẫn nhất
AAD xảy ra khi kháng sinh phá vỡ hệ vi sinh đường ruột. Đây là dạng tiêu chảy “nhân tạo” – do thuốc điều trị gây ra, không phải do nhiễm trùng mới.
Cơ chế gây bệnh: Kháng sinh tiêu diệt lợi khuẩn → vi khuẩn có hại phát triển vượt trội → viêm niêm mạc ruột + giải phóng độc tố LPS → tiêu chảy.
Điểm đặc biệt: AAD có thể xuất hiện từ ngày đầu tiên dùng kháng sinh, hoặc muộn đến 8 tuần sau khi ngừng thuốc (tiêu chảy trễ – late-onset AAD).
Dấu hiệu đặc trưng:
- Tiêu chảy lỏng, nhưng KHÔNG dữ dội như Rotavirus
- KHÔNG có máu (trừ trường hợp nhiễm C. difficile – hiếm gặp)
- Đầy hơi, khó chịu bụng
- Biểu hiện nhẹ hơn hai loại kia
Lưu ý quan trọng: Nếu đang điều trị viêm họng, viêm phổi bằng kháng sinh mà xuất hiện tiêu chảy nhẹ (không có máu, không sốt cao), KHÔNG nên tự ý ngừng kháng sinh. Hãy tiếp tục kháng sinh để điều trị bệnh chính, đồng thời bổ sung lợi khuẩn để bảo vệ đường ruột.

KHI NÀO CẦN KHÁNG SINH? KHI NÀO KHÔNG?
Đây là câu hỏi quan trọng nhất mà mọi bậc phụ huynh cần câu trả lời rõ ràng. Quyết định đúng không chỉ giúp con nhanh khỏe mà còn bảo vệ con khỏi tác hại của kháng sinh không cần thiết.
✅ CẦN kháng sinh khi có ≥2 dấu hiệu sau:
1. Phân có máu hoặc nhày rõ ràng
Đây là dấu hiệu gần như chắc chắn của tiêu chảy do vi khuẩn. Máu trong phân cho thấy niêm mạc ruột đang bị vi khuẩn tấn công và phá vỡ. Không trì hoãn, hãy đến bác sĩ ngay.
2. Sốt cao trên 39°C kéo dài >24 giờ
Sốt cao kéo dài là dấu hiệu cơ thể đang chiến đấu với nhiễm trùng vi khuẩn. Tiêu chảy virus thường chỉ sốt nhẹ 37.5-38.5°C và hạ sau 1-2 ngày.
3. Bé suy nhược nặng, không đáp ứng với bù nước
Nếu đã bù nước đầy đủ 24 giờ mà bé vẫn li bì, không tiểu, mất nước tiếp tục – cần khám để xét nghiệm và đánh giá có cần kháng sinh.
4. Đau bụng quặn dữ dội, liên tục
Viêm ruột do vi khuẩn gây đau bụng rất dữ dội, bé khóc không ngừng, co quắp người. Khác với tiêu chảy virus – đau bụng nhẹ hơn, có lúc đau lúc thôi.
5. Xét nghiệm phân phát hiện vi khuẩn
Nếu bác sĩ làm cấy phân và phát hiện Salmonella, Shigella, E.coli độc lực cao, hoặc Campylobacter – đây là chỉ định rõ ràng để dùng kháng sinh.
🔬 Khi nào nên làm xét nghiệm phân?
- Tiêu chảy kéo dài >3 ngày mà không đỡ
- Có máu trong phân
- Sốt cao kéo dài
- Trong gia đình có nhiều người cùng bị (nghi ngờ ngộ độc thực phẩm)
- Trẻ có bệnh nền (suy giảm miễn dịch, bệnh mãn tính)
Xét nghiệm giúp bác sĩ xác định chính xác nguyên nhân và kê đơn kháng sinh đúng loại, đúng liều.
❌ KHÔNG CẦN kháng sinh khi:
1. Tiêu chảy lỏng đơn thuần, không có máu
Nếu phân chỉ lỏng, màu vàng hoặc xanh, không có máu/nhày – khả năng cao là tiêu chảy virus. Kháng sinh không giúp ích gì mà còn gây hại.
2. Sốt nhẹ hoặc không sốt
Sốt dưới 38.5°C trong 1-2 ngày rồi tự hạ là dấu hiệu điển hình của nhiễm virus. Cơ thể tự chống lại được mà không cần kháng sinh.
3. Đang trong mùa dịch Rotavirus (tháng 10-3)
Nếu nhiều trẻ trong lớp hoặc khu vực cùng bị tiêu chảy vào tháng 10-3, khả năng cao đây là đợt dịch Rotavirus. Ưu tiên bù nước, không cần vội dùng kháng sinh.
4. Bé vẫn ăn uống được, tinh thần còn tốt
Miễn là bé còn uống được Oresol, ăn được cháo loãng, vui chơi được một chút (dù yếu hơn bình thường) – đây là dấu hiệu tốt, cơ thể đang tự chữa lành. Chỉ cần hỗ trợ bù nước và theo dõi.
5. Tiêu chảy trong hoặc sau khi dùng kháng sinh
Nếu bé đang điều trị bệnh khác bằng kháng sinh (viêm họng, viêm tai, viêm phổi) mà xuất hiện tiêu chảy nhẹ – đây là AAD, KHÔNG cần thêm kháng sinh. Giải pháp là bổ sung lợi khuẩn thông minh.
⚠️ Hậu quả khi lạm dụng kháng sinh
☠️ Ba nguy cơ nghiêm trọng:
1. Kháng kháng sinh (Antimicrobial Resistance – AMR)
Việc dùng kháng sinh không đúng lúc, không đúng liều, hoặc ngừng giữa chừng khiến vi khuẩn “học được” cách chống lại kháng sinh. Lần sau khi con thực sự cần kháng sinh (viêm phổi, nhiễm trùng huyết), thuốc có thể không còn tác dụng. WHO cảnh báo AMR là một trong những mối đe dọa sức khỏe toàn cầu hàng đầu thế kỷ 21.
2. Tiêu chảy do kháng sinh – Vấn đề chồng chất
Dùng kháng sinh để “chữa” tiêu chảy virus → gây thêm tiêu chảy do kháng sinh → tình trạng nặng hơn gấp đôi → con càng yếu → mất nhiều thời gian và tiền bạc hơn để điều trị.
3. Phá vỡ hệ vi sinh ruột dài hạn
Một đợt kháng sinh không đúng lúc có thể phá vỡ hệ vi sinh đường ruột trong 6-12 tháng. Hậu quả:
- Trẻ dễ bị tiêu chảy tái phát
- Giảm khả năng hấp thu dinh dưỡng → chậm tăng cân
- Suy giảm miễn dịch → dễ ốm vặt liên tục
- Tăng nguy cơ dị ứng, hen suyễn trong tương lai
Uống Kháng Sinh và Men Vi Sinh: Chọn Đúng Loại, Dùng Đúng Cách
Hiểu Đúng Về Kháng Kháng Sinh (AMR): Vai Trò Của Lợi Khuẩn Thông Minh
GIẢI PHÁP “VỪA TRỊ BỆNH, VỪA BẢO VỆ RUỘT”
Hiểu đúng nguyên nhân là bước đầu tiên. Nhưng điều các bậc phụ huynh quan tâm nhất vẫn là: “Vậy tôi phải làm gì để con nhanh khỏe và không tái phát?”
Câu trả lời nằm ở chiến lược ba bước: Xác định đúng → Điều trị đúng hướng → Bảo vệ và tái tạo hệ vi sinh ruột.
Bước 1: Xác định đúng nguyên nhân
Quan sát triệu chứng theo bảng phân biệt (Phần 2)
Hãy ghi chép lại:
- Bé nôn hay tiêu chảy trước?
- Phân có màu gì? Có máu/nhày không?
- Sốt bao nhiêu độ? Kéo dài bao lâu?
- Đi ngoài mấy lần/ngày?
- Đau bụng có dữ dội không?
Những thông tin này giúp bác sĩ chẩn đoán chính xác hơn.
Đi khám nếu có dấu hiệu nguy hiểm
Đừng “tự chữa” tại nhà khi thấy:
- Phán có máu
- Sốt cao >39°C
- Bé li bì, khóc yếu, mắt trũng
- Tiểu ít hoặc không tiểu
- Tiêu chảy kéo dài >3 ngày không đỡ
Không tự ý dùng kháng sinh
Kháng sinh là thuốc kê đơn – cần chỉ định của bác sĩ. Tự mua kháng sinh tại nhà thuốc không chỉ vô hiệu mà còn gây hại lâu dài.
Bước 2: Điều trị đúng hướng
Với tiêu chảy virus (Rotavirus):
Trọng tâm: Bù nước và điện giải
💧Cách bù nước đúng cách:
Oresol – Dung dịch vàng:
- Liều: 50-100ml/kg trọng lượng cơ thể trong 4-6 giờ đầu
- Ví dụ: Bé 10kg cần 500-1000ml Oresol trong 4-6 giờ
- Cho uống từng ngụm nhỏ, liên tục (mỗi 5-10 phút uống 1-2 thìa)
- Không cho uống cùng lúc một lượng lớn (dễ nôn)
Zinc:
- Liều: 10mg/ngày (trẻ <6 tháng) hoặc 20mg/ngày (trẻ >6 tháng)
- Uống trong 10-14 ngày
- Giúp giảm thời gian tiêu chảy 25% và ngăn tái phát trong 2-3 tháng sau </aside>
Chế độ ăn:
- Tiếp tục cho bú mẹ (nếu còn bú)
- Cháo loãng, súp, nước canh nhạt
- Tránh: Sữa bò, đồ ngọt, đồ chiên rán, nước trái cây
- Ăn nhiều bữa nhỏ thay vì ít bữa lớn
Không cần kháng sinh – Cơ thể tự khỏi sau 5-7 ngày.
Với tiêu chảy vi khuẩn:
Dùng kháng sinh theo đơn bác sĩ
💊 QUAN TRỌNG: Quy tắc 3 ĐÚNG
1. Đúng loại: Theo chỉ định bác sĩ, không tự thay đổi
2. Đúng liều: Không tự ý giảm liều khi bé đỡ
3. Đúng thời gian: Uống ĐỦ số ngày (thường 5-7 ngày), không ngừng giữa chừng
Ngừng kháng sinh sớm → Vi khuẩn chưa bị tiêu diệt hết → Tái phát nặng hơn + kháng thuốc
Bù nước đồng thời
Tiêu chảy vi khuẩn cũng gây mất nước. Vẫn cần Oresol và Zinc như tiêu chảy virus.
Bổ sung lợi khuẩn song song
Khi dùng kháng sinh để diệt vi khuẩn gây bệnh, cần bổ sung lợi khuẩn để:
- Bảo vệ lợi khuẩn tốt không bị tiêu diệt hết
- Giảm 50-70% nguy cơ tiêu chảy do kháng sinh
- Giúp ruột phục hồi nhanh sau điều trị
Với tiêu chảy do kháng sinh (AAD):
Tiếp tục kháng sinh (nếu đang điều trị bệnh chính)
Đừng tự ý ngừng kháng sinh khi thấy tiêu chảy. Bệnh chính (viêm họng, viêm phổi) cần điều trị đủ liều, đủ ngày.
Bổ sung lợi khuẩn NGAY
Đây là giải pháp then chốt để “vừa trị bệnh, vừa bảo vệ ruột”.
Bước 3: Bảo vệ và tái tạo hệ vi sinh ruột
Tại sao cần bổ sung lợi khuẩn khi dùng kháng sinh?
Hệ vi sinh đường ruột bao gồm hàng nghìn tỷ vi khuẩn thuộc nhiều chủng khác nhau cùng tồn tại cân bằng. Kháng sinh tiêu diệt cả vi khuẩn có lợi lẫn có hại. Sau khi kháng sinh phá vỡ hệ vi sinh, nếu không bổ sung lợi khuẩn kịp thời, các vi khuẩn có hại (như C. difficile, Candida) sẽ phát triển vượt trội, gây tiêu chảy kéo dài, viêm ruột, và suy giảm miễn dịch.
Bổ sung lợi khuẩn trong và sau khi dùng kháng sinh giúp:
- Chiếm chỗ: Lợi khuẩn định cư trước, không để vi khuẩn có hại phát triển
- Cạnh tranh dinh dưỡng: Lợi khuẩn “ăn hết” thức ăn, vi khuẩn có hại không còn gì để phát triển
- Tiết chất kháng khuẩn tự nhiên: Lợi khuẩn sản xuất acid lactic, bacteriocin – ức chế vi khuẩn có hại
- Tăng cường hàng rào ruột: Giúp niêm mạc ruột phục hồi nhanh, khỏe mạnh hơn
Chọn loại lợi khuẩn nào?
Không phải lợi khuẩn nào cũng hiệu quả khi dùng cùng kháng sinh. Có hai lựa chọn:
1. Probiotics truyền thống (Vi khuẩn sống)
✅ Ưu điểm:
- Phổ biến, dễ tìm
- Giá thành hợp lý
❌ Hạn chế:
- Bị kháng sinh tiêu diệt: Phải cách kháng sinh 2-3 giờ, gây bất tiện
- Khó tuân thủ: Lịch trình phức tạp, dễ quên, dễ bỏ sót
- Cần bảo quản lạnh: Khó mang theo khi đi học, đi chơi
- Chỉ 5-10% sống sót khi dùng cùng kháng sinh
2. Postbiotics (Bio4STOP) – Lợi khuẩn thông minh
⭐ Bio4STOP – Giải pháp được thiết kế ĐẶC BIỆT để dùng cùng kháng sinh

Bio4STOP với công nghệ Prolac-T™ từ Cell Biotech Hàn Quốc là thế hệ lợi khuẩn mới, vượt trội hoàn toàn so với probiotics truyền thống khi sử dụng trong điều trị có kháng sinh.
Vì sao phù hợp với trẻ đang dùng kháng sinh?
1. KHÔNG BỊ KHÁNG SINH TIÊU DIỆT
- Postbiotics là “lợi khuẩn đã hoàn thành sứ mệnh” – không còn sống nhưng vẫn giữ nguyên cấu trúc tế bào và các chất hoạt tính có lợi
- Kháng sinh chỉ tiêu diệt vi khuẩn SỐNG → Postbiotics an toàn tuyệt đối
- Có thể uống CÙNG LÚC với kháng sinh – không cần cách giờ phức tạp
2. LOẠI BỎ ĐỘC TỐ LPS – Nguyên nhân gốc rễ gây tiêu chảy
- Khi kháng sinh tiêu diệt vi khuẩn Gram âm, chúng giải phóng độc tố LPS gây viêm ruột và tiêu chảy
- Prolac-T™ có khả năng liên kết và loại bỏ 86.2% LPS (cao gấp 1.6 lần probiotics thông thường)
- Ngăn chặn tiêu chảy do kháng sinh ngay từ cơ chế gốc
3. BÁM DÍNH NIÊM MẠC RUỘT GẤP 356 LẦN
- Khả năng bám dính vượt trội giúp Prolac-T™ “đóng quân” chặt chẽ trên niêm mạc ruột
- Tạo hàng rào bảo vệ chống lại vi khuẩn có hại
- Giúp niêm mạc ruột phục hồi nhanh hơn
4. TIỆN LỢI – Không cần tính giờ giấc
- Uống bất kỳ lúc nào: Sáng, tối, trước ăn, sau ăn, cùng lúc với kháng sinh
- Không cần bảo quản lạnh – mang theo đi học, đi chơi
- Pha với nước ấm, sữa, hoặc trộn với cháo (≤40°C)
5. AN TOÀN TUYỆT ĐỐI
- Không có rủi ro nhiễm khuẩn (vì không chứa vi khuẩn sống)
- Phù hợp cả trẻ nhỏ, trẻ sơ sinh >3 tháng tuổi, phụ nữ mang thai
- Không gây dị ứng
Cơ chế hoạt động của Prolac-T™:
🔬 Công nghệ Tyndallization – Bí mật của Postbiotics- Bio4STOP
Cell Biotech Hàn Quốc sử dụng quy trình xử lý nhiệt đặc biệt gọi là Tyndallization để tạo ra Prolac-T™:
Bước 1: Nuôi cấy chủng lợi khuẩn L. acidophilus CBT-LA1 đặc biệt
Bước 2: Xử lý nhiệt kiểm soát – “vô hiệu hóa” vi khuẩn nhưng GIỮ NGUYÊN:
- Cấu trúc tế bào hoàn chỉnh
- Các chất chuyển hóa có lợi (postbiotics)
- Khả năng gắn kết với độc tố LPS
- Khả năng bám dính niêm mạc ruột
Kết quả: “Lợi khuẩn thông minh” không bị kháng sinh ảnh hưởng, nhưng vẫn mang đầy đủ lợi ích bảo vệ đường ruột.
Công nghệ này đã được Cell Biotech đăng ký hơn 200 bằng sáng chế quốc tế và được sử dụng rộng rãi tại các bệnh viện hàng đầu Hàn Quốc.
Hướng Dẫn Sử Dụng Bio4STOP Hiệu Quả Nhất: Từ A-Z Cho Người Mới
CHECKLIST CHO MẸ KHI CON TIÊU CHẢY MÙA LẠNH

Để giúp bạn dễ dàng theo dõi và xử lý đúng, đây là checklist đầy đủ:
📋 Bước 1: Quan sát và ghi chép
☐ Triệu chứng xuất hiện đầu tiên là gì? (Nôn hay tiêu chảy?)
☐ Phân có màu gì? (Vàng/xanh/nâu/có máu?)
☐ Có máu hoặc nhày trong phân không?
☐ Sốt bao nhiêu độ? Kéo dài bao lâu?
☐ Đi ngoài mấy lần trong 24 giờ?
☐ Bé có đau bụng không? Mức độ như thế nào?
☐ Bé còn ăn uống được không?
☐ Tiểu bao nhiêu lần/ngày? (Dấu hiệu mất nước)
🏥 Bước 2: Đánh giá mức độ nghiêm trọng
🔴 ĐI KHÁM NGAY nếu có ≥1 dấu hiệu:
☐ Phân có máu tươi hoặc phân đen
☐ Sốt cao trên 39°C
☐ Bé li bì, mắt trũng, khóc không có nước mắt
☐ Tiểu ít (<3 lần/ngày) hoặc không tiểu
☐ Thóp bé lõm (trẻ <18 tháng)
☐ Da kém đàn hồi (véo da bụng, da nhăn chậm phục hồi)
☐ Môi khô nứt nẻ
☐ Bé khóc yếu, thờ ơ bất thường
🟡 XỬ LÝ TẠI NHÀ + THEO DÕI nếu:
☐ Phân lỏng nhưng không có máu
☐ Sốt nhẹ <38.5°C
☐ Bé còn uống được Oresol
☐ Còn ăn được một chút
☐ Tiểu ít nhất 4-5 lần/ngày
☐ Tinh thần còn tương đối
💧 Bước 3: Bù nước đúng cách
☐ Chuẩn bị Oresol (dung dịch bù nước – điện giải)
☐ Tính liều: 50-100ml/kg trong 4-6 giờ đầu (Bé 10kg = 500-1000ml)
☐ Cho uống từng ngụm nhỏ, liên tục (mỗi 5-10 phút)
☐ Không cho uống cùng lúc lượng lớn (dễ nôn)
☐ Nếu bé nôn: Đợi 10 phút, cho uống tiếp (từ từ hơn)
☐ Bổ sung Zinc 10-20mg/ngày trong 10-14 ngày
🍚 Bước 4: Điều chỉnh chế độ ăn
☐ Tiếp tục cho bú mẹ (nếu còn bú) – tăng tần suất
☐ Cháo loãng, súp, nước canh nhạt
☐ Ăn nhiều bữa nhỏ (5-6 bữa/ngày)
☐ Tránh sữa bò, đồ ngọt, đồ chiên, nước trái cây
☐ Sau khi bớt tiêu chảy: Từ từ trở lại chế độ ăn bình thường
💊 Bước 5: Quyết định về kháng sinh
✅ CẦN kháng sinh (đi khám bác sĩ) nếu có ≥2 dấu hiệu:
☐ Phân có máu/nhày
☐ Sốt cao >39°C kéo dài >24 giờ
☐ Đau bụng quặn dữ dội
☐ Không đáp ứng với bù nước sau 24-48 giờ
❌ KHÔNG CẦN kháng sinh nếu:
☐ Phân chỉ lỏng, không máu
☐ Sốt nhẹ hoặc không sốt
☐ Đang mùa dịch Rotavirus (tháng 10-3)
☐ Bé vẫn ăn uống, tinh thần tốt
🛡️ Bước 6: Bảo vệ đường ruột
Nếu KHÔNG dùng kháng sinh (tiêu chảy virus):
☐ Tập trung bù nước + Zinc
☐ Có thể bổ sung probiotics hoặc postbiotics để hỗ trợ
☐ Theo dõi 5-7 ngày, bé sẽ tự khỏi
Nếu CÓ dùng kháng sinh (tiêu chảy vi khuẩn hoặc AAD):
☐ Bổ sung Bio4STOP ngay từ ngày đầu tiên dùng kháng sinh
☐ Liều: 1-2 gói/ngày (tùy tuổi)
☐ Uống cùng lúc với kháng sinh (tiện lợi, không cần cách giờ)
☐ Tiếp tục thêm 1-2 tuần SAU khi hết kháng sinh
☐ Không tự ý ngừng kháng sinh khi bé đỡ – uống đủ liều, đủ ngày
✅ Bước 7: Theo dõi và đánh giá hiệu quả
☐ Ghi lại số lần đi ngoài mỗi ngày
☐ Quan sát phân có cải thiện không (từ lỏng → sệt → đặc)
☐ Kiểm tra dấu hiệu mất nước có giảm không
☐ Theo dõi tinh thần, khả năng ăn uống có tốt lên không
☐ Cân nặng có duy trì hoặc tăng trở lại không
Nếu sau 3 ngày không thấy cải thiện → Đi khám lại
KẾT LUẬN: HIỂU ĐÚNG, XỬ LÝ ĐÚNG – CON NHANH KHỎE TRỞ LẠI
Tiêu chảy mùa lạnh không phải “tất cả đều giống nhau”. Ba dạng tiêu chảy – do virus, do vi khuẩn, và do kháng sinh – có nguyên nhân, triệu chứng và cách xử lý hoàn toàn khác nhau. Nhầm lẫn giữa chúng không chỉ kéo dài bệnh tật mà còn gây hại cho sức khỏe dài hạn của con.
🎯 Ba điểm then chốt cần nhớ:
1. Tiêu chảy mùa lạnh KHÔNG phải lúc nào cũng cần kháng sinh
70-80% ca tiêu chảy mùa lạnh ở trẻ nhỏ là do virus (Rotavirus), tự khỏi sau 5-7 ngày với bù nước đúng cách. Dùng kháng sinh không đúng lúc chỉ gây hại, không mang lại lợi ích.
2. Phân biệt đúng ba dạng tiêu chảy giúp xử lý đúng
Hãy quan sát kỹ: Phân có máu không? Sốt cao không? Đang dùng kháng sinh không? Từ đó xác định đúng nguyên nhân và có hướng xử lý phù hợp. Khi có nghi ngờ, luôn đi khám thay vì tự điều trị.
3. Khi cần kháng sinh: Dùng ĐỦ + Bảo vệ ruột bằng lợi khuẩn thông minh
Kháng sinh có tác dụng kép – vừa tiêu diệt vi khuẩn gây bệnh, vừa ảnh hưởng đến hệ vi sinh đường ruột. Giải pháp thông minh là dùng kháng sinh khi cần, đủ liều, đủ ngày, đồng thời bổ sung postbiotics (Bio4STOP) để bảo vệ và tái tạo hệ vi sinh ngay từ ngày đầu tiên.
Với công nghệ Prolac-T™, Bio4STOP không bị kháng sinh tiêu diệt, loại bỏ 86.2% độc tố LPS, bám dính niêm mạc gấp 356 lần, và quan trọng nhất – dễ dùng, không cần tính giờ giấc phức tạp. Đây là lý do tại sao nhiều bác sĩ nhi khoa và các bậc phụ huynh đã lựa chọn Bio4STOP như “người đồng hành” trong mọi đợt điều trị có kháng sinh.
💙 Lời nhắn từ Bio4STOP:
Mùa lạnh này, đừng để sự nhầm lẫn về tiêu chảy khiến con phải chịu đựng thêm. Hiểu đúng nguyên nhân, xử lý đúng cách, và bảo vệ đường ruột thông minh – đó là ba bước đơn giản nhưng quan trọng giúp con nhanh khỏe trở lại và phát triển tốt nhất.
Bio4STOP hỗ trợ bảo vệ đường ruột của con yêu trong suốt quá trình điều trị có kháng sinh.
📞 Thông Tin Liên Hệ & Tư Vấn
Bio4STOP – Lợi Khuẩn Thông Minh, Đồng Hành Cùng Kháng Sinh
Hotline Tư Vấn: 096.821.9898 (Miễn phí, 8h-17h)
Website: bio4stop.com.vn
Mua tại: Các nhà thuốc, phòng khám uy tín trên toàn quốc
💚 Bio4STOP – Được các bác sĩ tin dùng. Được hàng nghìn gia đình Việt lựa chọn.
⚕️ Sản phẩm này không phải là thuốc và không có tác dụng thay thế thuốc chữa bệnh. Thông tin trong bài viết mang tính chất tham khảo, không thay thế cho tư vấn y khoa chuyên môn. Nếu triệu chứng tiêu chảy kéo dài, phân có máu, hoặc bé có dấu hiệu mất nước nặng, hãy đến cơ sở y tế ngay lập tức.

